
Сяалінь Бай, Цзін’янь Сян, Цзяншань Дэн, Ван Хай Дын, Сінхуа Луань і Чжы Гэн
Neurology. 2024 Mar 12; Volume 102 Number 5, e209188
Лекары з Шанхая апісалі незвычайны клінічны выпадак. Незвычайны ён ужо асноўным сімптомам: хутка прагрэсавальным кагнітыўным зніжэннем і афазіяй Брока ў 30-гадовай жанчыны праз 1 месяц пасля перанясення COVID-19. За дзень да звароту па медыцынскую дапамогу пацыентка спраўлялася з працай бухгалтара, але на прыёме набрала 22 бала з 30 па кароткай шкале ацэнкі псіхічнага статусу (Mini-mental State Examination, MMSE). Найбольш моцна пакутавалі непасрэдная памяць, бегласць прамовы і ўвага, у той час як разуменне, арыентацыя і кошт былі захаваныя. Іншых змен у неўралагічным статусе не было. Пры агульным аглядзе былі выяўленыя прыроджаныя меланоцитарные невусы (ВМН) на нагах (малюнак 1А). Пацыентка адмаўляла нядаўнія атручванні, укусы казурак або штосьці ў сямейным анамнезе, што магло б растлумачыць яе сімптаматыку. Насцярожыў толькі станоўчы тэст на COVID-19 месячнай даўнасці. За месяц да цяперашняга звароту пацыентка адчувала ліхаманку, кашаль і стомленасць, аднак на момант агляду была афебрыльнай.
На працягу пяці дзён кагнітыўны статус пацыенткі пагоршыўся: на MMSE пацыентка набірала ўжо 15 балаў з 30, а афазія стала змешанай. МРТ галаўнога мозгу выявіла дыфузную гиперинтенсивность на T1-ВІ, падвышаны сігнал на FLAIR (малюнак 1С), назапашванне кантраснага рэчыва і адсутнасць рестрикции дыфузіі.
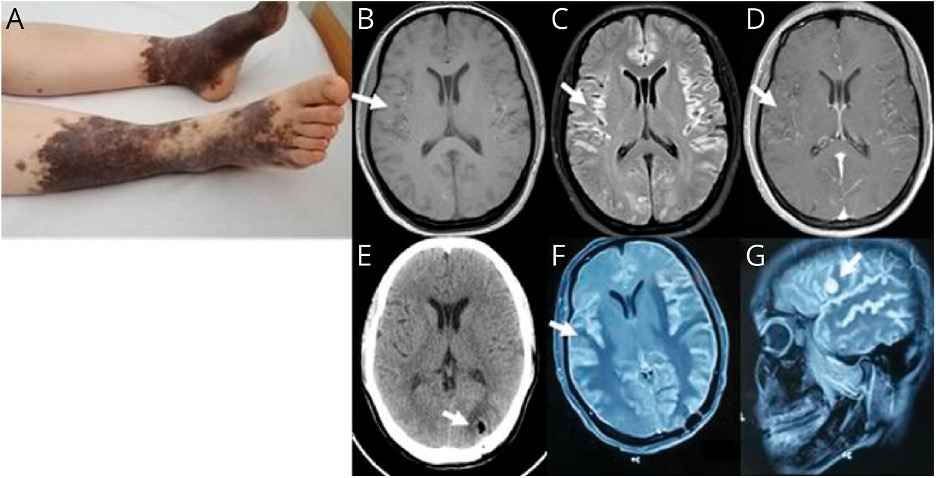
(А) Вялікія прыроджаныя меланоцитарные невусы (ВМН) няправільнай формы з множнымі сатэлітнымі невусамі на ніжніх канечнасцях, МРТ выявіла злёгку дыфузную гіперінтэнсіўнасць двухбаковых паўшар’яў галаўнога мозгу на T1WI (B), падвышаную інтэнсіўнасць у рэжыме FLAIRC () . Пасляаперацыйная КТ на 2-й дзень. Паўторная МРТ праз 6 месяцаў выявіла прадэманстравала таўсцейшыя і распаўсюджаныя пашкоджанні з ацёкам (F), а таксама з’яўленне новага агменю, які назапашвае гадаліній, у левай лобнай дзелі (G).
Былі праведзены разнастайныя лабараторныя і інструментальныя даследаванні. Сутачны ЭЭГ-маніторынг выявіў фонавую актыўнасць у бэта-дыяпазоне з частай тэта-дэльта-і спайкавай або спайк-павольна-хвалевай актыўнасцю ў абодвух паўшар’ях, без перыядычных разрадаў і эпилептических прыступаў. Даследаванне ліквора ў дзень паступлення паказала нармальны пачатковы ціск (80 мм воднага слупа, пры норме ад 80-180 мм воднага слупа), лейкацыты 9 × 106 / л; эрытрацыты 348 × 106/л; бялок 0,63 г / л (норма = 0,15-0,45 г / л). Глюкоза ліквора была моцна зніжана: 0,29 ммоль / л (пры норме 2,5-3,3 ммоль / л), у той час як глюкоза сыроваткі была на ўзроўні 3,9 ммоль / л. Пры паўторным аналізе ліквора праз 5 дзён глюкоза ліквора была на ўзроўні 0,28 ммоль / л пры сыроватачнай глюкозе на ўзроўні 7,2 ммоль / л.
Стан зніжанага ўзроўню глюкозы ў ликворе называецца гипогликорахией, і дадзены феномен, разам з сігналам падвышанай інтэнсіўнасці на T1-ВІ і ВМН на ногах у выніку звузіць дыягнастычны пошук да меланомы скуры з внутричерепными. Паталагічныя даследаванні, а таксама дадатковы анкапошук дазволілі выключыць меланому (малюнак 2). Пацыентцы быў пастаўлены дыягназ НКМ.
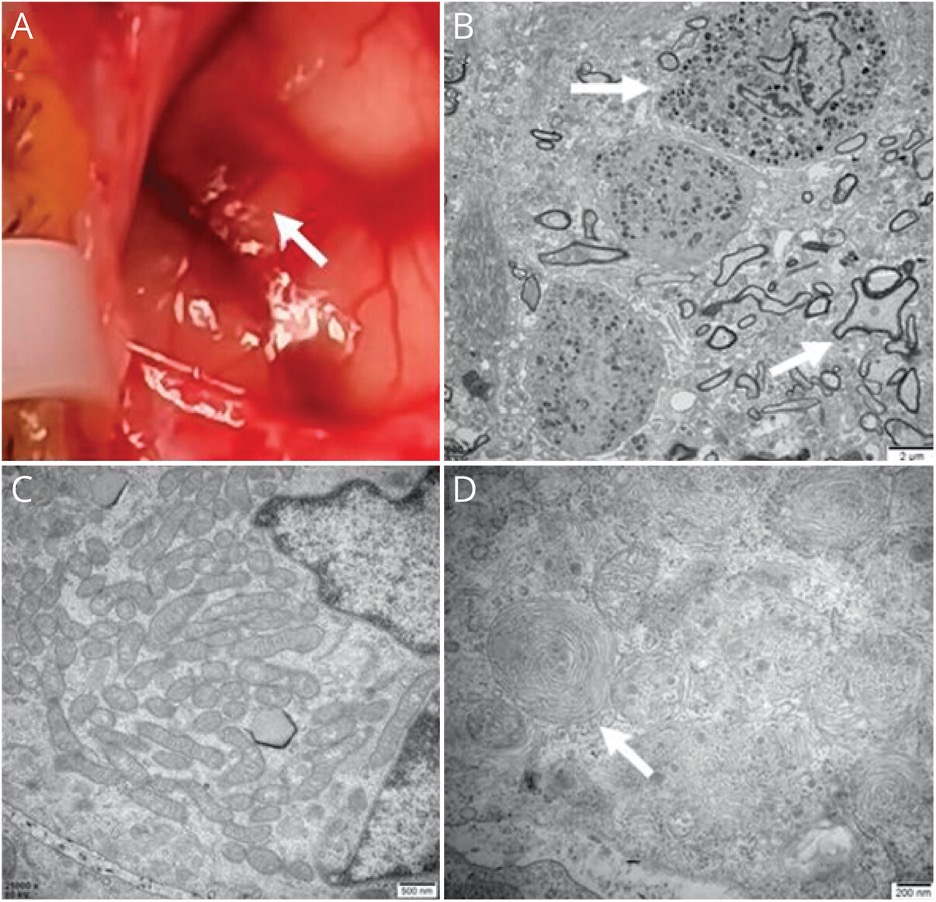
(А) Плямісты меланін (стрэлка) на мяккай і павуцінневай абалонках мозгу. (У) Назіралася вялікая колькасць меланоцитов ў тканіны галаўнога мозгу (стрэлка) і аксональная дэгенерацыя з демиелинизацией нервовых валокнаў (стрэлка). (D) У нейронных былі выяўленыя аб’яднаныя ў кластары мітахондрыі (C) і патэрны, якія нагадваюць адбіткі пальцаў (стрэлка).
НКМ — гэта неспадчынны нейрокожный сіндром, які характарызуецца буйнымі або множнымі прыроджанымі скурнымі невусамі і першаснымі меланоцитарными пухлінамі ЦНС, упершыню выяўлены спадаром Ракінтанскім ў 1861 годзе. Паведамляецца, што рызыка НКМ складае 23% у пацыентаў з наяўнасцю на скуры буйных заднесярэдзінных ВМН або множных сатэлітных невусы. Лічыцца, што патагенез НКМ абумоўлены анамальнай праліферацыі папярэднікаў меланоцитов з нервовага грэбня, выкліканай саматычнымі міссенс-мутацыямі, якія ўплываюць на шлях MAPK, асабліва мутацыямі ў генах BRAF і NRAS.
Неўралагічныя сімптомы часцей за ўсё ўзнікаюць у дзяцей, рэдка ў дарослых, прыкладна 54% пацыентаў з сімптаматычнай НКМ паміраюць на працягу 3 гадоў пасля з’яўлення сімптомаў, нават не маючы злаякасных новаўтварэнняў, тады як пацыенты з бессімптомна НКМ маюць звычайную. Даследаванні паказалі, што запаленне, звязанае з COVID-19, можа ствараць мікраасяроддзе, якая падтрымлівае праліферацыі опухолевых клетак і ўзнікненне генетычных мутацый, а таксама запускае абуджэнне спячых опухолевых клетак. Акрамя таго, было паказана, што SARS-CoV-2 душыць гены-онкосупрессоры, спрыяючы анкагенезу. У нашай пацыенткі неўралагічныя сімптомы з’явіліся праз 1 месяц пасля заражэння COVID-19 і выкліканага SARS-CoV-2 пашкоджанні гематоэнцефаліческій бар’ера- нейровоспаление магло спрыяць развіццю НКМ, аднак дадзеная здагадка аб прычынна-следчай сувязі патрабуе далей Асноўнымі неўралагічнымі сімптомамі НКМ з’яўляюцца гідрацэфалія, сімптомы, звязаныя з ўнутрычарапной гіпертэнзіяй, а таксама эпілептычныя прыступы. Паражэнне спіннога мозгу сустракаецца прыкладна ў 20% пацыентаў. Пры гэтым хуткапрагрэсавальная дэменцыя і нармальны нутрачарапны ціск, назіраныя ў нашай пацыенткі, не з’яўляюцца тыповымі праявамі НКМ. Вынікі аналізу спіннамазгавой вадкасці пры НКМ звычайна ўключаюць у сябе стэрыльны лейкацытоз, высокі ўзровень бялку, падвышаны пачатковы ціск і нізкі ўзровень глюкозы, што было пацверджана ў рэтраспектыўным даследаванні 13 дарослых пацыентаў з НКС. Аднак вельмі выяўленая гипогликорахия, назіраная ў нашай пацыенткі, пры НКМ сустракаецца вельмі рэдка.
Характэрнымі дадзенымі на МРТ з’яўляюцца дыфузнае лептаменінгеальнае патаўшчэнне ў галаўным і спінным мозгу і дыфузнае лінейнае кантраснае ўзмацненне на T1-ВІ. Пры ўцягванні парэнхімы галаўнога мозгу звычайна візуалізуюцца агмені анамальнага сігналу, асабліва ў міндалепадобным целе, таламуса і лобных долях. МРТ галаўнога мозгу нашай пацыенткі мела ўнікальныя асаблівасці. На МРТ быў бачны незвычайны дыфузны кортикальный меланоз ў абодвух паўшар’ях галаўнога мозгу, што адрознівалася ад тыповай візуалізацыйнай карціны НКМ. Меланоцитома звычайна дае высокую інтэнсіўнасць сігналу на T1-ВІ і нізкую інтэнсіўнасць сігналу T2-ВІ з прычыны парамагнітных уласцівасцяў меланіну, у той час як у нашай пацыенткі ва ўчастках паразы назіраліся высокая інтэнсіўнасць у рэжыме T2 FLAIR і сігнал злёгку падвышаны паказвае на магчымую малігнізацыю з некрозам ці ўжо нізкае ўтрыманне меланіну.
У цяперашні час не існуе адзіных рэкамендацый па лячэнні НКМ, а варыянты лячэння ўключаюць хірургічнае ўмяшанне, хіміятэрапію, прамянёвую тэрапію, імунатэрапію і сімптаматычнае лячэнне. Нягледзячы на нядаўнія дасягненні ў лячэнні злаякаснай меланомы з дапамогай імунатэрапіі кантрольных кропак і таргетнай тэрапіі, накіраванай на BRAF і MEK, прагноз НКМ застаецца незразумелым.
